De tempos em tempos algumas síndromes e patologias aparecem como se fossem “viroses”.
Houve um período de retirada da glândula tireoide por “qualquer” motivo e depois mudou a conduta.
Com a fibromialgia também foi assim! Bastava dizer que sentia dor em dois ou três lugares diferentes no corpo e pronto: fibromialgia.
Você que é meu leitor já sabe que para ter certos diagnósticos é necessário muito mais que a queixa do paciente e o que deu na “cuca” do médico!
Se quiser ler sobre a fibromialgia recomendo que você acesse o blog na parte “física” pois já expliquei sobre isso em um texto.
E agora a bola da vez é a Síndrome do Desfiladeiro Torácico.
O que é uma síndrome?
Uma síndrome é um conjunto de sinais e sintomas que ocorrem juntos e caracterizam uma condição específica.
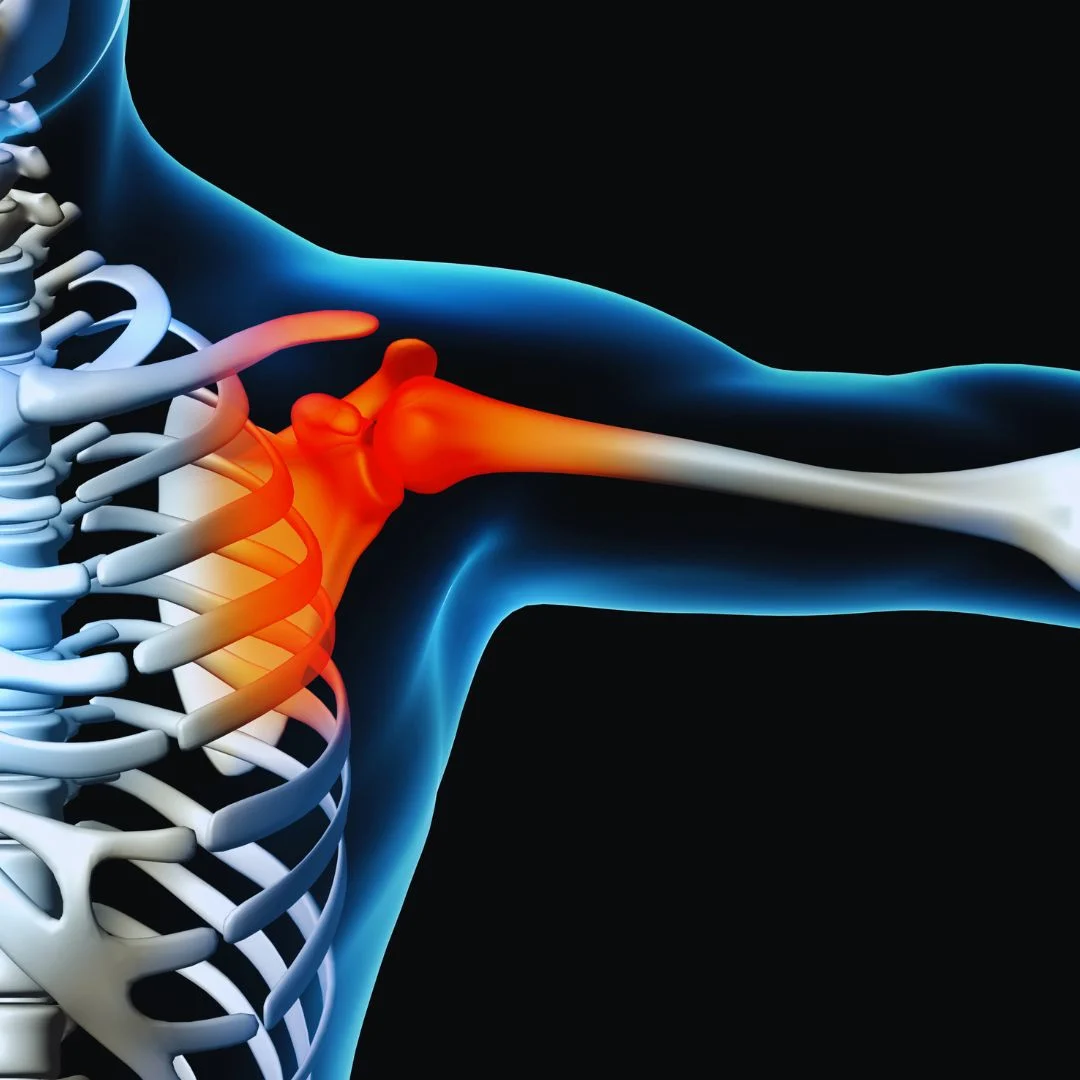
O Desfiladeiro Torácico é causado pela compressão do plexo braquial, artérias subclávia e veia subclávia. Essas estruturas podem sofrer compressões entre a clavícula e a primeira costela, o desfiladeiro torácico.
O termo desfiladeiro é usado para conter a mesma passagem estreita e estreita. Por essa região passam os nervos que cuidam do funcionamento de nosso membro superior – do ombro aos dedos da mão.
Quais sintomas?
95% dos casos da síndrome do desfiladeiro torácico são por extremidade neurológica e os sintomas são: fraqueza, dormência, parestesia (formigamento) e dor no membro superior.
Se há compressão da veia, a pessoa apresenta inchaço e dor intensa.
Se há compressão da artéria, a pessoa apresenta o membro frio e pálido, parecendo até azulado.
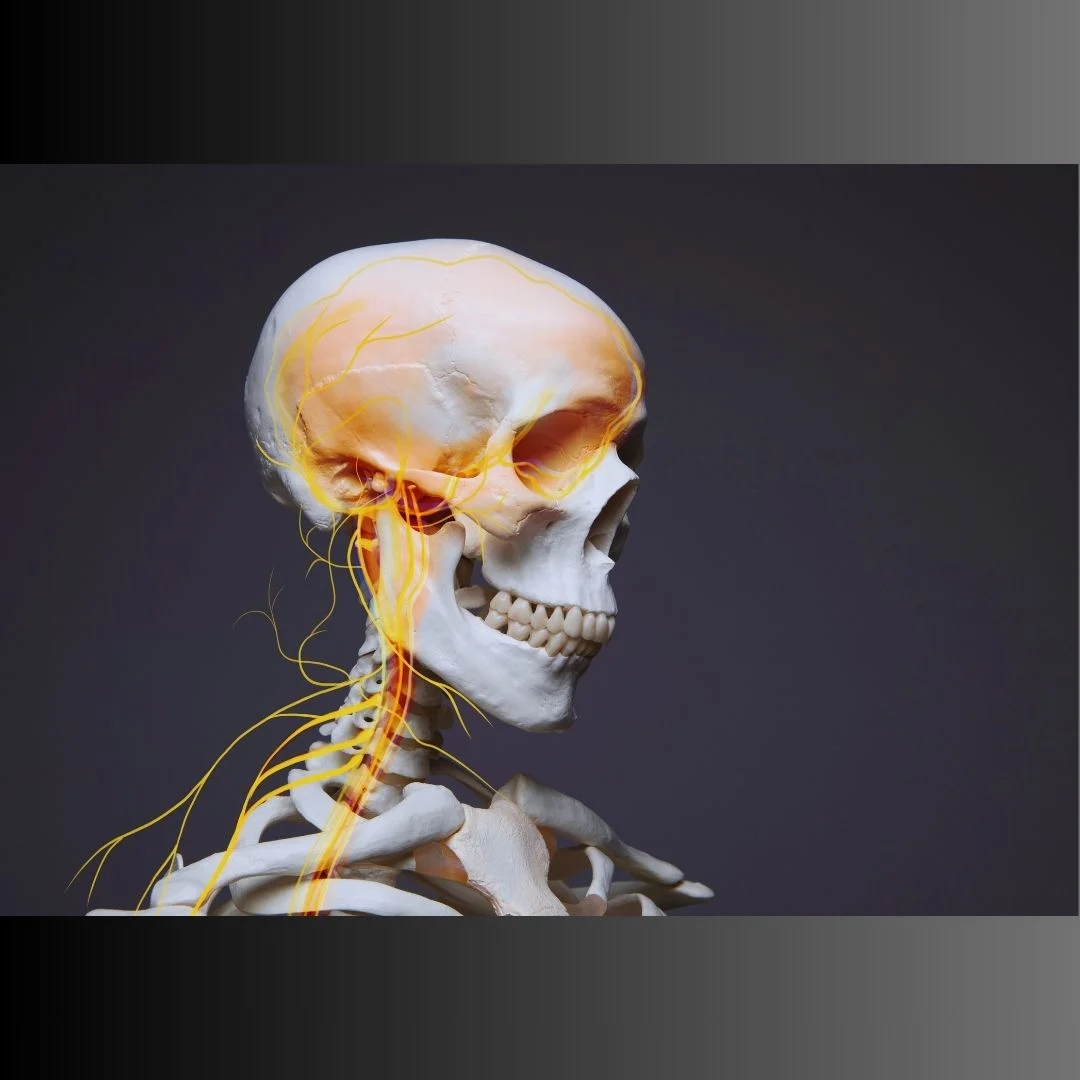
O que causa?
Trauma, variação anatômica, alteração muscular.
Mas a verdade é que 70% dos casos da síndrome se devem as alterações musculares e não as variações anatômicas.
A forma mais comum é algum tipo de trauma. Desde movimentos repetitivos, prática de atividade física feita de maneira errada e com sobrecarga até lesões decorrentes de traumas como acidentes de moto ou bicicleta, skate e patins e outras situações onde a pessoa usa capacete, além do trauma em si.
Epidemiologia
Segundo uma revisão de artigos científicos há incidência de 80 casos por 1000 pessoas.
A síndrome costuma aparecer entre 20 e 30 anos para as formas vasculares e entre 20 e 40 anos para a forma neurogênica.
E já que a forma neurogênica (compressão nervosa) é a mais comum é bom saber que acomete mais mulheres em uma proporção 3:1, ou seja, a cada 3 mulheres – 1 homem.
Como avaliar?
Além da queixa do cliente que será dor, parestesia nos dedos e fraquezas no ombro e braço, mais pontos de dor são comumente encontrados na palpação acima do plexo braquial, nos músculos trapézio e escaleno e na parte anterior do tórax.
Os sintomas costumam piorar com a atividade que traz sobrecarga, especialmente com movimentos que a pessoa eleve os membros acima da linha da cabeça como estender roupa no varal ou pegar algo em uma prateleira alta.
Existem testes clínicos que associam movimentos dos braços e da cabeça para saber sobre as compressões nervosas, mas, sempre devem estar associados a exames complementares como ressonância magnética nuclear, eletroneuromiografia e ultrassonografia.
E os tratamentos?
As formas arterial e venosa normalmente são cirúrgicas e com administração de anticoagulantes, respectivamente.
A forma neurogênica precisa ser tratada com práticas de reabilitação que vão da fisioterapia às orientações com treinamento funcional até as práticas antiinflamatórias que, além dos medicamentos, envolvem a acupuntura e as massagens desde relaxante até a liberação miofascial.
A quiropraxia costuma ser muito eficaz pois vale a pena lembrar que sempre existe uma sobrecarga muscular há um desalinhamento ósseo e os ajustes, além de realinhar os ossos, relaxar a musculatura e permitir um acesso livre das informações nervosas.
Diagnóstico diferencial
Outras síndromes têm sintomas semelhantes e é preciso descartá-las para ter um diagnóstico mais preciso. São elas:
- Síndrome do Túnel do Carpo
- Hérnia de disco cervical
- Síndrome do músculo peitoral menor
- Artrite reumatoide
- Tendinite ombro
Esses são os mais comuns e vale a pena lembrar que nada melhor que ouvir o paciente, realizar testes clínicos e pedir para que ele realize os exames específicos para concluir o diagnóstico com maior precisão e eficiência.
Assim, além dos termos de certeza sobre qual síndrome é, podemos planejar um tratamento mais eficaz.
Conclusão
Aprender sobre o corpo humano e seus sistemas nos faz compreender melhor seu funcionamento e desenvolver um raciocínio clínico para encontrar a verdadeira causa do desequilíbrio que afeta seu desempenho.
Em tempos de facilidade de acesso às informações podemos estar mais preparados, orientar e tratar nossos clientes e pacientes bem além de “certas viroses”.